- Какво е междухребтална остеохондроза
- Причини за възникване на междупрешленна остеохондроза
- етап
- Видове болести
- симптоми
- диагностика
- Лечение на междупрешленна остеохондроза
- предотвратяване
- видео
Помогнете на развитието на сайта, споделяйки статията с приятели!
Нарушения на функционирането на опорно-двигателния апарат са изправени пред почти всички хора. Статистиката показва, че заболяванията на гръбначния стълб и ставите са най-честите причини, посочени в листите за инвалидност. Повишено износване на гръбначния стълб поради постоянни високи натоварвания върху него. За поддържане на двигателната активност трябва да се знае как да се сведе до минимум степента на негативно въздействие върху основата на скелета и да се предотврати развитието на ортопедични заболявания.
Какво е междухребтална остеохондроза
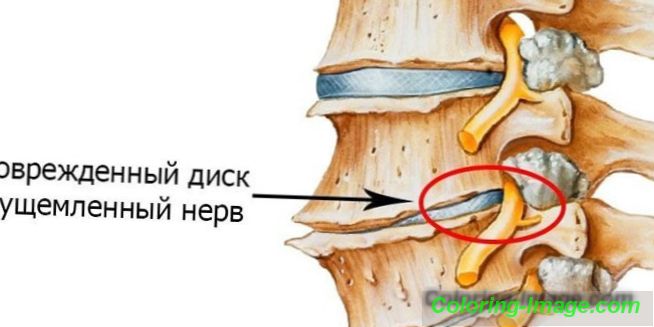
Основният поддържащ елемент на съвкупността от костите на човешкото тяло е гръбначния стълб. Прешлените, като структурни единици на гръбначния стълб, трябва да осигуряват стабилна позиция на тялото, но в същото време да абсорбират движението. За да може гръбначният стълб да остане подвижен между прешлените има фиброзно-хрущялни плаки от съединителната тъкан - междупрешленните дискове. Вътре в междупрешленните плочи, покрити с фиброзен хрущял, има желатиново ядро, което е отговорно за равномерното разпределение на налягането върху различните части на гръбначните тела.
Подвижността на двигателните сегменти на гръбначния стълб зависи от запазването на структурата на всички съставни елементи на гръбначния стълб. Интервертебралната остеохондроза е комплекс от патологични нарушения, възникващи в ставния хрущял в резултат на дистрофични промени, причинени от някакви причини. Поради факта, че хранителните вещества навлизат в дисковете по дифузен начин, всяко прекъсване в организма води до загуба на еластичност и промяна в консистенцията на хрущялната тъкан.
Няколко секции от клиничната медицина - невропатологични, ортопедични и ревматологични - са посветени на патогенезата и развитието на болестта. Включването на остеохондроза в класификационните указатели на няколко групи едновременно се обяснява с полиетиологичния характер на заболяването и променливостта на симптомите. Освен това усложненията, които се развиват на фона на дегенеративни промени, могат да се разпространят в други органи и да доведат до нарушаване на други системи на тялото.
Причини за възникване на междупрешленна остеохондроза
Преходът на човечеството към изправеното ходене предизвика редица морфологични промени в структурата на човешкия скелет. Гръбначният стълб поема главния удар поради силно увеличеното му натоварване. Интервертебралните дискове осигуряват неутрализиране на травматичните ефекти на статични и динамични натоварвания върху прешлените, поради което се наблюдава тяхното износване. Разрушителните процеси са природен феномен, свързан със стареенето на тялото, но ефектът от провокиращите фактори ускорява разрушаването на хрущяла и води до развитието на болестта още в ранна възраст.
Основната причина за дистрофичните нарушения е влошаването на храненето на фибро-хрущялните плочи и гръбначните тела. Загубата на течност води до намаляване на способността за затихване на дисковете, в резултат на което черупката им не издържа на големи натоварвания и на нея се образуват микротрещини. Интервертебралната остеохондроза се появява, когато скоростта на загуба на еластичност е по-висока от скоростта на естествената регенерация на тъканите. Фактори, които допринасят за ускоряването на процеса на разрушаване на хрущяла са:
- генетична предразположеност към заболяването;
- липсата на движение;
- дълъг престой в неудобни статични позиции (характерни за хора, чиято професия е свързана със заседналата работа);
- наличието на наднормено тегло (претоварването на гръбначните стави с излишната мастна тъкан е основната причина за образуването на междупрешленните хернии);
- прекомерно упражнение;
- рязка промяна в нивото на физическа активност (отхвърляне на спорта или извършване на трудни упражнения без подходящо ниво на обучение);
- увреждане на гръбначния стълб;
- въздействието на вредните вещества върху организма (пушене, алкохолизъм, наркомания);
- пропускане на арките на стъпалото (плоски крака);
- асиметрична работа на междупрешленните мускули (например с постоянно носене на тежка торба на същото рамо);
- неблагоприятна екологична обстановка, рязка промяна на климатичната зона;
- систематично носене на неудобни обувки (особено по време на бременност);
- продължително нервно напрежение, емоционално претоварване;
- вродени или придобити нарушения на позата;
- хормонални нарушения;
- използване на мек матрак и възглавници;
- небалансирана диета;
- честа хипотермия на тялото.
етап
Процесът на промяна на структурата на хрущялната тъкан е бавен, а стадията на остеохондроза няма ясен преход от един етап към друг. Симптомите, които характеризират началото на следващия стадий на заболяването, често се появяват по-късно, отколкото силата на увреждане на тъканта се увеличава. Определянето на етапа на дегенеративни промени се извършва само по резултатите от диагностичните мерки. Класификацията на заболяването според степента на дистрофичните промени е необходима за назначаването на адекватно лечение.
Интервертебралната остеохондроза прогресира през следните етапи, характеризиращи се с характерните им симптоми:
|
етап |
особеност |
симптоматика |
перспектива |
|
1 (предклинично) |
Образуването на уплътнители на междупрешленните дискове, намалява нивото на течността във влакнестата тъкан |
Има болка при обръщане и накланяне на тялото, при внезапни движения има усещане за преминаване на електрически ток (болки в гърба), което преминава бързо |
Благоприятни, подлежащи на намаляване на натоварването на гръбначния стълб. Не се изисква специална медицинска намеса. |
|
2 (дискогенен ишиас) |
Възпаление на моторни сегменти, микротрещини върху влакнести пръстени, предизвикани от загуба на течност, намаляване на лумена на междинните прешлени |
Болка в засегнатата област се увеличава, продължителността им нараства, има болка в долната част на гърба, не е свързана с физическо натоварване, нервните окончания се възпаляват, което води до появата на специфична болка в крайниците и изтръпване |
Рискът от заболяване да стане хроничен, изисква се медицинска намеса. |
|
3 (съдов радикуларен) |
Разрушаването на влакнестия пръстен, образуването на херниални издатини (изместване на ядрото на диска), образуването на костен растеж води до влошаване на подвижността на сегмента, изстискване на нерви и кръвоносни съдове. |
Отпуснатост на крайниците, поява на чести главоболия, промяна в походката, разпространение на болестта към други органи (бъбреци, стомах, урогенитална област) |
При липса на навременно лечение последствията от заболяването на този етап се превръщат в инвалидност, може да се наложи хирургична намеса |
|
4 (белези) |
Пълно разрушаване на дисковете, сближаване и деформация на прешлените, припокриване на гръбначните канали, увреждане на нервните окончания на гръбначния мозък |
Тежки болезнени усещания, които са спрени само от високоактивни лекарства, значително влошаване на физическата активност |
Негативната остеохондроза на този етап е трудна за лечение, хирургична терапия е показана. |
Видове болести
Почти всички структурни елементи на гръбначния стълб имат една и съща структура, но размерите на междупрешленните дискове се различават в зависимост от нивото на натоварване върху тях. Дисковете, разположени в шийните прешлени, са най-тънки и най-податливи на дистрофия поради намаляване на снабдяването с хранителни вещества на влакнестия хрущял около влакнестите плочи. Най-голямата височина (11 mm) са дисковете, разположени в лумбалната област, но натоварването в тази област също е високо, така че рискът от развитие на патологични процеси във всички части на гръбначния стълб е еднакъв.
Заболяването може да засегне като една от областите на гръбначния стълб и няколко наведнъж. В зависимост от местоположението на деструктивните лезии, остеохондрозата се класифицира в следните типове:
|
Вид заболяване |
особеност |
|
врат |
Най-често срещаният тип, в допълнение към увреждане на костните и хрущялните структури, засяга мозъка, характерен симптом е приликата на симптомите с прояви на патология на сърдечния мускул |
|
гръден кош |
Поради ниската степен на мобилност на гръдната област, заболяването рядко се локализира само в тази област, а симптомите често се бъркат с инфаркт, пневмония или ангина. |
|
лумбален |
Вторият най-често срещан тип заболяване, засяга походката на пациента, пренебрегваната форма може да доведе до атрофия на долните крайници |
|
Sacrococcygeal |
Има прищипване на седалищния нерв, което причинява дискомфорт не само по време на движенията, но и в по-лошо положение, изразени нарушения на двигателната активност. |
|
общ |
Тя засяга няколко части на гръбначния стълб, симптомите се състоят от комбинация от симптоми на всички видове заболявания |
симптоми
В ранните стадии на развитие на патологичните процеси клиничната картина при всички видове остеохондроза е идентична. С напредването на заболяването и появата на усложнения (протрузии, хернии, кифози) се появяват специфични симптоми, които помагат да се идентифицира формата на заболяването. Характерни черти за всички видове заболявания са:
- чувство на умора, което се случва без очевидни причини;
- коравина на движение;
- чувство на напрежение в мускулите на гърба;
- появата на необичайни усещания (болезненост, изтръпване, изтръпване, стрелба);
- повишена умора след физически или психически стрес;
- влошаване на чувствителността на кожата в засегнатата област.
Признаци на междупрешленна остеохондроза на шийните прешлени
В началния стадий на развитие на деструктивни промени в дисковете, разположени в цервикалната зона, е трудно да се забележат външните прояви на заболяването. Очевидните признаци започват да се разглеждат с напредването на патологията. Интервертебралната остеохондроза на шийните прешлени се характеризира с наличието на следните симптоми:
- цервикалгия (болезненост в шията, скованост на мускулите, замаяност, замъглено виждане);
- липса на координация на движенията (има случаи на внезапно необяснимо падане);
- шум в ушите (шум в ушите);
- студенината на крайниците;
- главоболие;
- високо кръвно налягане;
- оток на мускулите на врата;
- увреждане на слуха;
- появата на признаци на чувствителност към променящите се метеорологични условия;
- нарушаване на способността за запаметяване на информация, поддържане на концентрация;
- промяна в режим на сън (безсъние през нощта, сънливост - през деня);
- временна епилепсия (със или без загуба на съзнание).
торакален
Симптоматологията на патологичните промени в хрущялната тъкан на гръдните прешлени има своите отличителни черти, свързани с особеностите на развитието на деструктивни процеси в тази област. Ниската подвижност на средната част на гръбначния стълб помага за намаляване на тежестта на болката по време на развитието на болестта, но в същото време намалява шансовете за установяване на точната причина за оплакванията на пациента в ранните стадии на заболяването. Интервертебралната остеохондроза на гръдния кош се проявява със следните симптоми:
- дорсалгия (възпалени чувства на теглещ или хрипащ характер, локализиран в междинната област), утежнена чрез извършване на остри движения или по време на дълъг престой в неприятно положение;
- Иридиране на болезнения синдром до хипохондрия или раменната става;
- трудности при движенията на ръцете и тялото (особено при повдигане на ръцете и обръщане);
- чувство на тежест в гърдите;
- изтръпване на крайниците, нарушена чувствителност на определени части на тялото;
- усилване на болката при дълбоко дишане;
- коремни болки.
лумбален
Областта на гръбначния стълб, повече от други, податливи на усложнения, дължащи се на дегенеративни процеси на хрущял, е кръста. В тази зона често се развиват хернии, което се обяснява с високото ниво на напрежение в долната част на гърба. Първичните признаци на заболяването са леки и се характеризират с болка при накланяне на корпус. Тъй като дистрофичните процеси се влошават, интервертебралната остеохондроза на лумбалния отдел на гръбначния стълб води до следните симптоми:
- ишиалгия на седалищния нерв (синдром на болка, простиращ се от лумбалната област до задните части, задната част на бедрото, пищяла и крака);
- хипертонус на паравертебралните мускули;
- гладкост на лумбалното огъване (лордоза);
- нестабилност на прешлените (може да доведе до развитие на анталгична сколиоза);
- изразена болка по време на палпация на засегнатия сегмент;
- дисфункционални нарушения на репродуктивната система;
- нарушаване на рефлекси;
- отслабване на физическите способности на долните крайници;
- болка при вдигане на прав крак.
диагностика
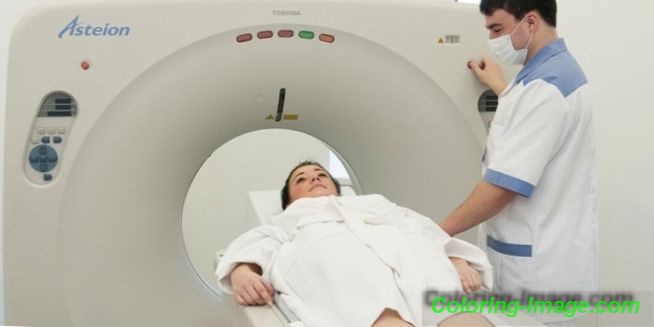
Ако има признаци на остеохондроза, трябва да се обърнете към невролог, който въз основа на визуален преглед на пациента и преглед на оплакванията, установява първичната диагноза. По време на прегледа специалистът обръща внимание на стойката, симетрията на мускулния релеф на гърба, походката. С помощта на сондиране се определя степента и локализацията на болезнените огнища, разкрива се степента на мускулно напрежение. За да се потвърди причината за болката и да се определи степента на увреждане на дисковете и прешлените, е необходимо диагностично изследване.
Точността на предписаното лечение зависи от точността на интерпретацията на получените диагностични резултати, поради което остеохондрозата на междупрешленния диск изисква много точни диагностични процедури. Основните методи за изследване на гръбначния стълб, използвани в медицинската практика, са:
- рентгенография (според показанията се прилага администриране на контрастното вещество - миелография, ангиография, пневмомиелография, дискография);
- компютърна томография (метод, използван за потвърждаване на резултатите от радиографията);
- електронейромиография (определяне на функционалното състояние на скелетните мускули);
- магнитен резонанс.
Лечение на междупрешленна остеохондроза
Според резултатите от диагностичното изследване е назначена програма за лечение на заболяването, чиято цел е да възстанови нормалната подвижност на гръбначния стълб и да елиминира болковия синдром. Терапията за заболявания трябва да включва набор от терапевтични мерки, насочени към облекчаване на състоянието на пациента, така че е важно да се елиминират не само ефектите от заболяването, но и, ако е възможно, причините за дегенеративни промени.
Деформационните лезии на хрущялната тъкан са необратими и не могат да бъдат напълно възстановени, но съвременните методи за лечение на остеохондроза могат да предотвратят развитието на дегенеративни процеси и да забавят разрушаването на ставите. Режимът на лечение, предписан от лекар, зависи от тежестта на симптомите, естеството на хода на заболяването, местоположението на засегнатите тъкани. Основните терапевтични методи на различни етапи на остеохондроза са:
- медикаментозна терапия - показана в острата фаза на заболяването за облекчаване на болката, отстраняване на възпалителни процеси, инхибиране на деформационните процеси;
- спинална тракция - се използва след облекчаване на болката, целта на процедурата е укрепване на мускулния и сухожилния апарат, нормализиране на кръвообращението;
- хирургична интервенция - кардинална терапевтична мярка, показана при липса на резултати от консервативно лечение и за премахване на големи междупрешленни хернии;
- физиотерапия - включва процедури като масаж, терапевтични упражнения, акупунктура, възложени на етап ремисия за поддържане на постигнатите резултати от лечението;
- възстановяване в санаторно-курортните условия - препоръчва се да се извършва редовно, за да се предотврати повторното възникване на заболяването.
Интервертебралната остеохондроза на шийните прешлени, както и на гръдния и гръбначния стълб, е съпроводена с болкови усещания, механизмът на произход на които е еднакъв за всички видове заболявания, следователно аналгетиците се използват за облекчаване на болката (Аналгин, Баралгин, Нисе, Кетанов).
Основната цел на лечението на етапа на обостряне, в допълнение към премахването на болката, е да се предотврати разпространението на възпаление към други органи и тъкани. Група от противовъзпалителни лекарства е неразделна част от курса на терапия. Най-ефективните лекарства в хапчета, които премахват възпалението, са диклофенак, ибупрофен, индометацин, ортофен, реумафен, нурофен. За външна употреба се използват противовъзпалителни мазила и кремове като Волтарен, Диклофенак, Долгит.
След облекчаване на най-тревожните симптоми на заболяването, в групата за възстановяване на пациента се включват следните групи пациенти:
|
Група лекарства |
Цел на назначението |
препарати |
|
хондропротектори |
Стимулиране на регенеративни процеси в хрущялните тъкани, възстановяване на структурата, плътността и еластичността на хрущяла, повишаване на анаболната активност на клетките, нормализиране на производството на колаген, постепенно обновяване на функционалните способности на тъканите |
Хондроксид, Терафлекс, Структум, Артон |
|
Мускулни релаксанти |
Усиление периферического кровотока, устранение мышечных спазмов, снижение излишней напряженности мышц |
Баклофен, Скутамил-Ц, Мидокалм, Сирдалуд |
|
Вазодилататоры (сосудорасширяющие средства) |
Восстановление нарушенного кровоснабжения, расширение сосудов, суженных вследствие излишнего мышечного тонуса, вызванного спазмированием |
Трентал, Никотинат, Актовегин, Берлитион |
|
успокоителни |
Стабилизация психоэмоционального состояния, нарушенного вследствие ухудшения качества жизни пациента, нормализация суточного цикла в соответствии с циркадными ритмами |
Настойка пустырника, валерианы, Донормил, Дулокситин |
|
витамини |
Снижение выраженности невролгической симптоматики, стимулирование кроветоворения, насыщение организма необходимыми микроэлементами |
Мильгамма, Нейробион, Нейроплекс, Нейродикловит |
Другие методики консервативной терапии
Наряду с медикаментозной терапией рекомендуется применять другие методы неинвазивного лечения. Эффективность консервативного лечения зависит от стадии заболевания и наличия осложнений. Процесс восстановления функциональности и подвижности позвоночника занимает длительное время, а если дегенеративное поражение затронуло глубокие слои хрящевой ткани, то поддерживающий курс должен носить постоянный характер. Среди известных методик консервативной терапии широкое распространение получили следующие:
- статическое вытяжение позвоночника (тракция) – набор манипуляций, направленных на укрепление связочного аппарата (выделяют несколько видов тракций: подводную, сухую, общую, локальную, вертикальную, горизонтальную, постоянную, прерывистую);
- массаж – применение допустимо только после проведения диагностики, если имеются сосудистые заболевания, силовое воздействие противопоказано;
- лечебная физическая культура (ЛФК) или кинезитерапия – составление комплекса упражнений, предполагающих создание дозированных нагрузок на специализированном оборудовании;
- лазикс (дегидратационная терапия) – совокупность мер, направленных на удаление избыточной жидкости из организма, снятие отечности;
- физиотерапия (амплипульстерапия, электрофорез);
- ношение ортопедического корсета;
- мануальная терапия, акупунктура.

Хирургична интервенция
При прогрессировании дистрофических изменений и отсутствии положительного результата проведенного консервативного лечения применяются оперативные терапевтические методы. Абсолютными показаниями к проведению операции служит наличие грыжи межпозвонковых дисков и выраженные болевые ощущения, которые требуют приема сильнодействующих препаратов для их устранения. Вид оперативного вмешательства определяется исходя из наличия сформированной грыжи и клинических проявлений болезни:
|
Подтвержденный диагноз |
Остеохондроз, осложненный грыжей |
Остеохондроз без формирования грыжи |
|
Вид назначаемого оперативного вмешательства |
Ламинэктомия – в позвоночных связках формируются отверстия, через которых происходит удаление деформированных или выпавших частей позвонков |
Передний спондилодез – сращивание смежных позвонков для обеспечения их неподвижности. Операция заключается в обнажении тел позвонков внебрюшинным способом, их удалении и замене на костные трансплантанты (свои или донорские) |
|
Дискэктомия – удаление выпятившейся части диска без иссечения тела позвонка | ||
|
Эндоскопическая микродискэктомия – щадящее хирургическое вмешательство, осуществляемое путем введения через небольшой разрез эндоскопического инструментария |
предотвратяване
После того, как заболевание будет переведено на стадию ремиссии и выраженность симптоматики снизится, необходимо регулярно проводить комплекс мер по предотвращению возврата остеохондроза в острую форму. Профилактика важна не только для тех, кто уже толкнулся с нарушением подвижности позвоночника, но и тем, кто находится в зоне риска (людям, чья профессиональная деятельность связана с длительным сидением или, наоборот, с чрезмерной физической нагрузкой).
Основой предупредительных мер должна стать коррекция нагрузки на позвоночный столб. Гиподинамия уравновешивается регулярной физической активностью, а перенапряжение – снижением уровня нагрузки и релаксирующими процедурами. Следует избегать длительного нахождения в статическом положении, для этого рекомендуется ежечасно делать 10-минутные перерывы и разминать закрепощенные суставы. Основными мерами профилактики для снижения риска поражения межпозвоночных дисков являются:
- придържане към деня;
- ведение здорового образа жизни;
- отказ от употребления веществ, оказывающих негативное воздействие на организм (табак, алкоголь, наркотики);
- балансирано хранене;
- лечебная гимнастика, направленная на раскрепощение проблемных отделов позвоночника;
- периодическое прохождение курса иглоукалывания;
- умеренная физическая нагрузка (оптимальными видами спорта для поддержания здоровья позвоночника является плавание, йога);
- регулярное выполнение самомассажа (можно применять вспомогательные спортивные аксессуары, такие, как роллы, массажеры).