Ролята на панкреаса в човешкото тяло е много голяма: той участва в регулирането на енергийния метаболизъм, осигурява храносмилането, подпомага усвояването на протеините, регулира нивата на глюкозата и участва в други важни процеси в тялото. Възпалението на панкреаса (или панкреатит) е опасно усложнение, което може да доведе до диабет или дори некроза на панкреатична тъкан.
Симптоми и признаци на възпаление на панкреаса
Жлезата се намира зад стомаха и близо до жлъчния мехур, така че ако боли, тогава болестта се разпространява към панкреаса. В началото на развитието на възпалението признаците и симптомите на панкреатит са стандартни:
- поясваща природа на болката;
- паряща болка в долната част на бедрата отзад;
- загуба на апетит;
- повишен рефлекс на повръщане;
- при навеждане напред болката намалява;
- понякога се характеризира с треска.
Пациентите често бъркат панкреатита с остеохондроза, пиелонефрит и дори с херпес зостер. Но опитен лекар бързо определя възпалението на панкреаса, тъй като началото на заболяването винаги преминава с остра болка. Лесно е да се определи, че не гръбначният стълб боли с помощта на палпация: при остеохондроза или пиелонефрит се забелязва почукване в болезнената област, но не и при панкреатит.
Остра форма
Острата форма на панкреатит може да се лекува в болница и лекарите трябва бързо да „успокоят“ панкреаса, в противен случай заболяването заплашва да се превърне в некроза (смърт на тъканите) и смърт на пациента.Ето защо, при първата болка в епигастричния регион или възпаление на хипохондриума, трябва незабавно да се консултирате с лекар. Острото заболяване на жлезата води до смърт в 15% от случаите поради ненавременен достъп до специалист. Основните признаци на остро възпаление на панкреаса:
- тахикардия;
- повръщане;
- остра болка около пъпа;
- повишаване на температурата;
- диария.

Хроничен
Ако остър панкреатит възниква на фона на активиране на панкреатичните ензими, тогава неговата хронична форма се формира от различни заболявания на стомашно-чревния тракт, например холелитиаза, холецистит или хепатит. Признаци на хронично заболяване:
- отвращение към мазни храни;
- болка в хипохондриума при физическо усилие;
- счупен стол;
- драматична загуба на тегло;
- загуба на апетит.
В зависимост от симптомите лекарите разграничават няколко форми на хронично заболяване на панкреаса: безсимптомна, болезнена, рецидивираща и псевдотуморна. При първата форма пациентът не подозира за заболяването, с болка изпитва периодична болка под ребрата, а при рецидиви болката се появява, но изчезва след курса на лечение. Псевдотуморна форма на възпаление на панкреаса възниква, когато главата му се увеличи, обрасла с фиброзна тъкан.
Локализация на възпалителния процес
Ако панкреасът се възпали, тогава болките са различни: болки, режещи, пронизващи, със специфична локализация, например под дясното ребро, или изобщо без локализация в цялата коремна кухина, в гърба или в слабините . Видът на тази болка зависи пряко от това коя част от жлезата е възпалена: тялото, главата или опашката.Когато локализацията на болката е замъглена, лекарите са по-склонни да говорят за пълно заболяване на органа.
Болеща болка в средната част на коремната кухина показва, че тялото на панкреаса е възпалено, ако болката се усеща в дясната страна - главата на жлезата е възпалена, а ако в лявата - опашка. Наличието на последните два случая е много по-лошо, защото в тези части се образува обемна формация (тумор).-
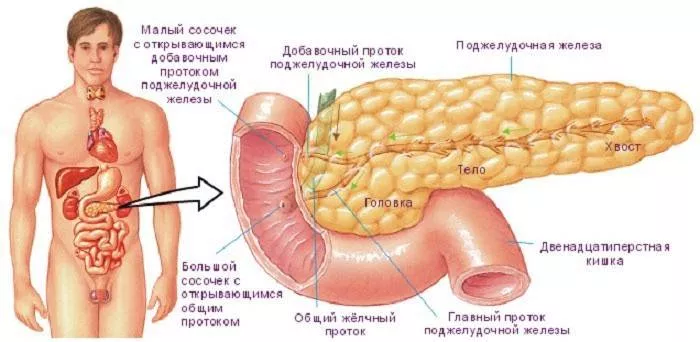
Заболявания на панкреасаВ главата на панкреаса
Общото преоразмеряване на панкреаса е много по-безопасно от уголемяването на която и да е част от него. Главата на жлезата има специална форма и особена структура: при възрастен човек се намира на нивото на първите два прешлена, а при новородено бебе е малко по-високо. В зряла възраст нормалният размер на главата на панкреаса трябва да достигне до 35 мм, а ако е по-малък или по-голям, това се счита за патология.
Масата на главата на панкреаса обикновено се открива по време на абдоминален ултразвук и се счита за опасно заболяване.Тя може да бъде доброкачествена или с лошо качество, което изисква незабавно отстраняване. Това заболяване често се среща при хора над 60 години. Дори визуално опитен лекар определя първите признаци на възпаление на главата на жлезата: промяна в цвета на кожата и оцветяване на бялото на очите в жълто. Лечението на тази форма на заболяването се извършва в болница.
Опашка
Опашката на панкреаса има крушовидна форма, извита нагоре и се доближава до далака. При възрастен здрав човек оптималната ширина на опашката на органа е 20-30 мм, а дължината му е около 15 см. Тежката патология на опашката на жлезата е нейното разширяване или удебеляване, на фона на което запушването на далачната вена или субреналната форма се развива.
Тумор в опашката на жлезата е рядък: около една четвърт от всички заболявания на стомашно-чревния тракт. Но ако се диагностицира, тогава често туморът веднага е злокачествен и почти нелечим, тъй като се открива късно, когато вече достига значителни размери.Когато оперират неоплазма в опашката на панкреаса, лекарите често трябва да отстранят и близки органи.
Причини за заболяване
В повечето случаи причините за заболяването на панкреаса са свързани с алкохола. Освен това няма значение какво е било изпито предния ден: скъпа водка или домашно вино. Хората смятаха, че алкохолът дава основно натоварване на черния дроб, което води до цироза, но до определен момент той се справя с алкохола с помощта на своите ензими. Панкреасът изобщо няма такива протеини, така че алкохолите веднага удрят органа, който не може да се защити.
Освен това следните фактори се считат за причини за възпаление на органа:
- Заболявания на жлъчните пътища. Когато жлъчката се хвърли в панкреаса, се натрупват специални вещества, които активират собствените ензими на жлезата, създавайки оток на тъканите, увреждане на кръвоносните съдове и различни кръвоизливи.Ако не вземете предвид алкохолния панкреатит, тогава тази форма на възпаление представлява 70% от всички заболявания на панкреаса.
- Образуването на камък или пясък. В панкреатичния канал, под влияние на недохранване, често се образуват камъни, които при излизане блокират канала, причинявайки възпаление на "панкреаса" .
- Заболявания на дванадесетопръстника или стомаха. Язва на стомаха, гастрит или друго възпаление на стомашно-чревния тракт допринася за освобождаването на непреработено чревно съдържание в панкреатичните канали, което води до обостряне на панкреатита.
- Хипертония, диабет, атеросклероза, бременност. В тези случаи има нарушение на нормалното кръвообращение, ограничаване на храненето на панкреаса, развитие на възпаление.
- Химическо или хранително отравяне. В случай на отравяне с основи, киселини, токсини, интоксикация или хелминтна инвазия, панкреатичните ензими се активират, което често води до панкреатит.
- Неконтролирано лечение. Някои лекарства активират ензимите на жлезите, така че трябва да се приемат строго под лекарски контрол.
- Преяждане. Ако метаболизмът на мазнините е нарушен в тялото с тенденция към преяждане, тогава рискът от панкреатит се увеличава значително. Особено ако човек злоупотребява с пържени, мазни и пикантни храни.
- Наранявания или наранявания на корема. При рани, тъпи наранявания или неуспешни хирургични интервенции на органите на стомашно-чревния тракт се увеличава рискът от развитие на остро възпаление на органа.
- Инфекции. Хроничен хепатит, варицела, чернодробна недостатъчност, тонзилит, заушка, гнойни процеси в коремната кухина, чревен сепсис или дизентерия повишават риска от панкреатит.
- Генетика. Генетичните нарушения често причиняват възпаление на панкреаса при дете веднага след раждането.

Методи за облекчаване на възпаление и лечение на панкреатит
При всяка болка в стомашно-чревния тракт е по-добре незабавно да се консултирате с лекар. Лечението на панкреатит, като правило, се извършва в болнични условия. Лекарите в острия период анестезират панкреаса, потискайки неговите секреторни функции. Те също така лекуват спазма на еферентните потоци и предписват широкоспектърни антибиотици за предотвратяване на възпалителни промени или вторични усложнения. Ако усложненията в панкреаса са сериозни, се използва хирургична интервенция.
Изострянето на хронично заболяване се лекува амбулаторно. На пациента се предписва термично щадяща диета с ястия на пара. Правилното хранене се комбинира с прием на лекарства, които блокират активните ензими на жлезата. При силно обостряне на възпаление на "панкреаса" се предписват и болкоуспокояващи, спазмолитични, ензимни лекарства и витамини.
Как да се лекуваме с билки и народни средства
Древен и ефективен метод за лечение - билколечение. В допълнение към правилната диета за панкреатит и отхвърлянето на пържени, мазни и пикантни храни, за да облекчите острото възпаление на панкреаса, трябва да пиете холеретични билки. За да направите това, вземете 10 г сухи билки:
- целандин;
- царевична коприна;
- анасонови плодове;
- корен от глухарче;
- трицветно виолетово;
- птица планинар.
Всичко се счуква, разбърква се, залива се с ½ л вряща вода и се вари 3 минути. След охлаждане отварата трябва да се пие по време на обостряне на заболяването три пъти всеки ден преди хранене в продължение на две седмици подред. След това трябва да приготвите напитка от следните билки:
- копър, мента по 30г;
- цветове безсмъртниче, плодове глог по 20 г;
- цветове от лайка 10 гр.
Нарязаните билки се заливат с ½ литър вряща вода и се оставят за 20 минути, след което се прецеждат и се приемат три пъти дневно след хранене в продължение на един месец. Също така е полезно да се пие сок от кисело зеле без моркови и подправки. Сокът бързо ще облекчи острата болка, тъй като съдържа млечна киселина, която е особено полезна при обостряне на панкреатит.

Наркотици
Лекарствата първо премахват първопричината за възпалителния процес в панкреаса, а също и:
- възстановява храносмилателната функция;
- облекчаване на болката;
- компенсиране на ендокринна недостатъчност.
За постигане на тези резултати лекарите предписват лекарства като аналгетици, спазмолитици, насочени към облекчаване на болката в жлезата, ензими, предназначени да възстановят нормалното функциониране на панкреаса, както и антиациди - лекарства, които потискат отделянето на солна киселина от стомаха.При остро възпаление на жлезите се използват но-шпу, папаверин или атропин в средни дози.
Какви тестове са необходими
Ако подозирате възпаление на панкреаса, пациентът се изпраща за цялостен преглед. Той е назначен:
- абдоминален ултразвук;
- панорамна рентгенова снимка;
- компютърно, магнитно резонансно изображение;
- лапаротомия.
Ако лекарят е диагностицирал панкреатит, тогава трябва постоянно да наблюдавате състоянието на панкреаса, така че ще трябва редовно да се подлагате на следните лабораторни изследвания (тестове):
- обща клинична кръв;
- биохимична кръв;
- урина, изпражнения;
- слюнка.
Как да облекчим пристъп на болка при дете
У дома лекарите силно не препоръчват премахване на атака на остър панкреатит при дете.При всякакви симптоми на заболяването трябва да заведете бебето в болницата. Но в живота има различни ситуации, например, медицинска помощ не е достъпна. В такива ситуации острата болка в панкреаса трябва да се опита да се премахне сама и след това не забравяйте да изпратите детето до най-близкото медицинско заведение. За това ще ви трябва:
- Строг пост.
- Пълна почивка на тялото.
- Дайте на детето си ¼ чаша вода на всеки 30 минути.
- Невъзможно е да се дават лекарства като Креон или Панзинорм, както и други съдържащи ензими, за да не се влоши ситуацията.
- По-добре е да инжектирате папаверин (2 ml), ако е възможно или да го замените с no-shpa.
- Приложете компреса с лед от гърба към областта на панкреаса.
- Седнете детето, като наклоните торса напред.
Хранене и диета
Независимо от формата на заболяването, за лечение на възпаление на панкреаса трябва да се спазва строга диета. При обостряне на заболяването през първите два дни не можете да приемате никаква храна. Разрешени са само бульон от шипка, минерална вода без газ или слаб и неподсладен чай. Трябва да се изключи от диетата по време на обостряне на заболяването:
- алкохол;
- подправки, подправки;
- мазно, пържено;
- колбаси, пушени меса;
- туршии, консерви;
- сладкарски изделия, шоколад, кисели сокове.
Какви продукти можете да
Ако възпалението на панкреаса е хронично, тогава лекарите разрешават следните продукти:
- Млечни продукти: некисела извара, кисело мляко, кефир.
- Нискомаслени сортове риба: щука, платика, судак.
- Месни продукти под формата на картофено пюре, котлети, суфле от заешко, телешко, телешко, пуешко или пилешко.
- Варени настъргани зеленчуци.
- Крекери или сух пшеничен хляб.
- Омлет с яйца на пара.
- Зърнени, пилешки, фиде или зеленчукови супи.
- Масла: рафинирано слънчогледово, маслиново, масло.
- Паста, настъргани зърнени храни.
- Сладки желета, целувки, компоти.
- Печени круши, ябълки.
- Отвара от пшенични трици, слаб чай, отвара от шипки, негазирана минерална вода.

Меню-
Ако панкреасът е възпален, можете да използвате примерната диета, описана по-долу. Менюто е изчислено за 1 човек за 2 дни:
Ден първи
- Закуска 1: картофено пюре 100 гр., 2 крутона, минерална вода.
- Закуска 2: Омлет на пара от 2 яйца, 2 котлета на пара, 1 пшеничен крутон, 200 мл обезмаслено мляко.
- Обяд: пилешка супа 200 мл, варена риба 100 г, варени тиквички 100 г, 1 крекер, задушени стафиди 30 г, доматен сок 200 мл.
- Междинна закуска: плодово желе 200 мл, негазирана минерална вода.
- Вечеря: овесени ядки 150 г, 1 котлет на пара, пюре от моркови 100 г, 1 крекер, чай с мляко 200 мл.
Ден втори
- Закуска 1: телешко варено 100 г, овесени ядки 150 г, 1 крекер, минерална вода.
- Закуска 2: ябълково пюре 100g, пудинг от извара 100g, 1 крекер, 200ml чай.
- Обяд: зеленчукова супа 250 мл, 2 задушени рибки, тиквена каша 100 г, извара 100 г, 1 крекер, чай.
- Междинна закуска: 150 г пюре от моркови, 100 г кюфтета, 100 г ябълково пюре, 100 г кисело мляко.
- Вечеря: картофено пюре 150 г, кюфте 150 г, пудинг с извара 100 г, 1 крекер, плодово желе 100 мл, чай.